2018:4 HMT nyhetsbrev
Nye behandlingsfilosofier gir endrede arealbehov
Hvordan tas det opp ved prosjektering av sykehus at tankene rundt behandlingsformer endrer seg. I hvilken grad får vi sykehus tilpasset nye tankene for behandling? Hvordan kan det ha seg at et nytt sykehus har areal for en nyfødt intensiv plass på f.eks. 25m², og et annet sykehus har 8m² for samme funksjon?

For noen tiår tilbake var det vanlig å tro at babyer ikke følte smerte på samme måte som voksne mennesker. Dette resulterte i at premature babyer ble operert uten anestesi. Denne praksisen har blitt gjennomført så sent som til 1986 blant annet i USA. Babyene fikk medisiner for å paralysere dem, men ikke smertestillende medisin. Det ble ansett som det beste for dem å ligge alene i kuvøsene da det å ta de ut ville medføre en belastning og kanskje gjøre dem sykere.
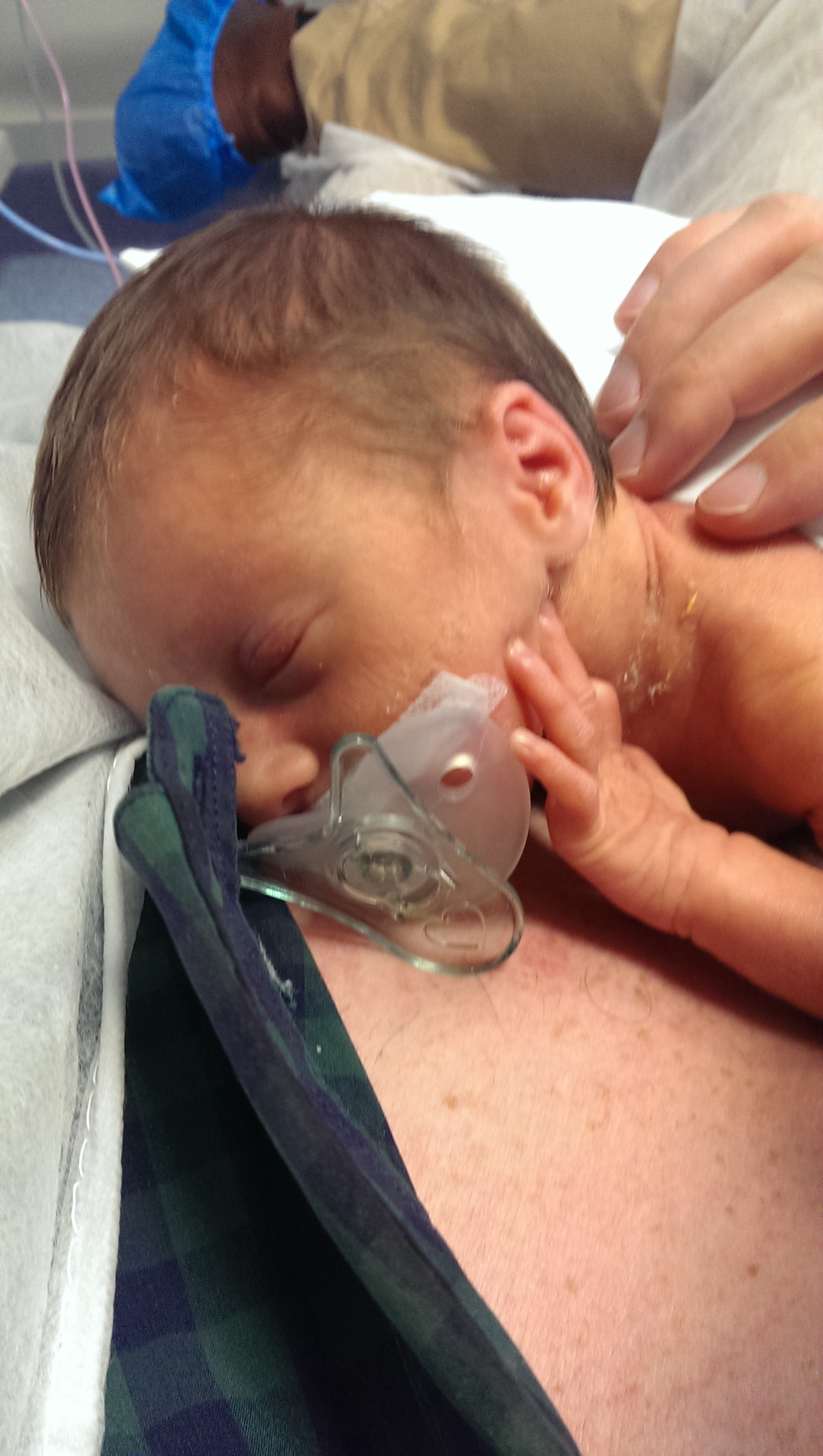
Foreldrene fikk lov å komme på besøk for å se babyen sin, men det var ikke mye tanke på at babyen hadde behov for besøk av sine foreldre. I dag er det helt andre tanker som råder ved sykehusene og det er flere som er mor-barnevennlig sykehus hvor babyen får være på brystet til sine foreldre hele tiden hvis det ikke er medisinske grunner som tilsier noe annet. Nå anses det at babyene ikke bare føler smerte, men at de kan bli skadet både fysisk og mulig også psykisk av smerte!

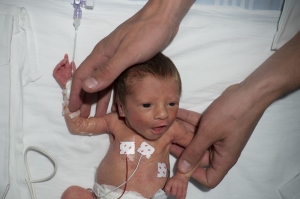
Premature babyer kan i dag overleve ved fødsel i uke 23. På 1970-tallet overlevde få barn født før uke 30. I dag kan livreddende behandling tilbys fra uke 23, og fra uke 24 tilbys nesten alltid livreddende behandling.

På nyfødt intensiv avdelingene som prosjekteres i dag legges det til rette for at barna får ha foreldre hos seg så mye som mulig av tiden. Erfaringer fra intensivavdelinger hvor det er mye hud-mot-hud kontakt viser at det er mindre bruk av smertestillende, barna puster bedre og legger fortere på seg. Oppholdet på intensivavdelingen er også kortere med denne type behandling. Det er nå mulig å få flere typer behandling hjemme slik at babyene kommer tidligere hjem og skrives ut med f.eks. sondenæring. Men hvordan påvirker disse nye tankene utformingene av sykehusene?
Helsedirektoratet har nylig publisert ny nasjonal faglig retningslinje for bemanning, kompetanse og kvalitet ved avdelinger for syke nyfødte for å gi en enhetlig drift ved de ulike avdelingene i landet. De ulike avdelingene blir utformet forskjellig med tanke på i hvilken grad det tilrettelegges for foreldrenes involvering og tilstedeværelse i behandlingen.
Da rikshospitalet stod ferdig i 2000 var fortsatt tanken at babyene skulle ligge flere i en sal med arbeidsplass rundt kuvøsene. Foreldrene skulle komme på besøk. Ullevål universitetssykehuset bygg 9 barneklinikken stod ferdig i 1998 og der er det fortsatt flersengsrom, men det er færre plasser pr rom og det er lagt til rette for hvilestol til foreldrene.
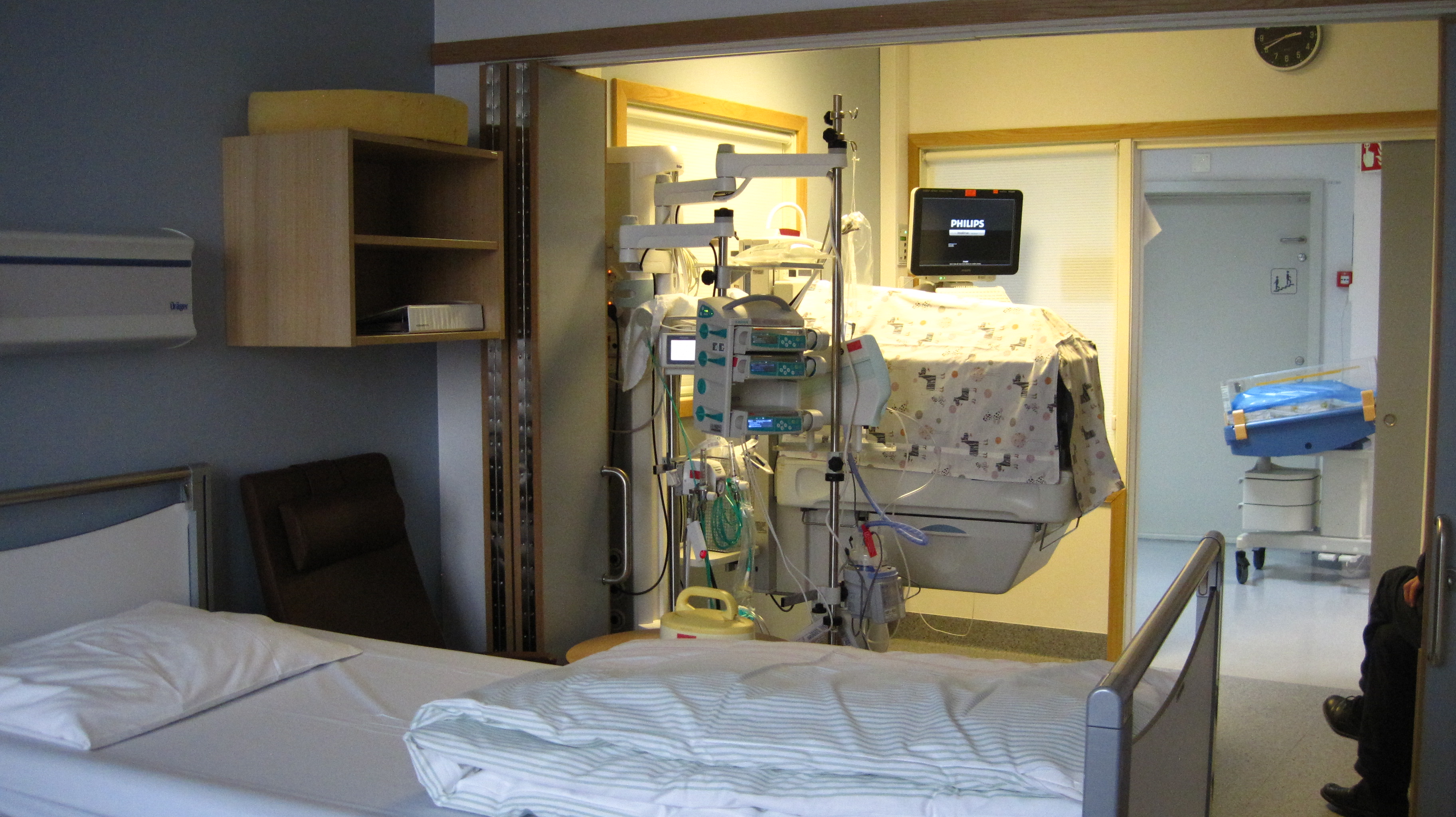
Drammen sykehus bygget om sin nyfødt intensiv avdeling i 2011. Avdelingen er spesielt tilrettelagt for kontinuerlig hud-mot-hud kontakt. Da avdelingen ble bygget var dette en ganske ny måte å tenke på med å involvere foreldrene i så stor grad at de bodde på samme rom som babyen, såkalte familierom. Det ble satset på overvåkingsteknologi som ga mulighet for at premature barn fra uke 28 og syke nyfødte barn kunne være sammen med foreldrene sine hele døgnet.
I Sverige stod nyfødt intensiv avdelingen ved Huddinge Karolinska ferdig i 2011 bygd etter samme prinsipp som i Drammen, med foreldrene inne i avdelingen. Det er en mer åpen del for behandlingsdelen, men fortsatt er det skille mellom den behandlende delen og den private delen.

Østfoldsykehuset som åpnet i 2015 har intensivdelen som en sal for 8 plasser fordelt på 70m² med intermediærsenger som 17m² familierom.
Stavanger sykehus som er i detaljprosjektering nå, planlegges med familierom på 25m² også for intensivdelen. Alle rommene utformes likt og det legges til rette for at foreldrene kan være på rommet med barna, men med en skillevegg mellom pårørende- og behandlingsdel for å gi privat del for de pårørende. Det tilbys medisinsk behandling til premature babyer ned til svangerskapsuke 23.

Det å tegne en avdeling hvor de syke barna kan overvåkes fra en sentral plass er hensiktsmessig arealmessig. Men når foreldrene skal inn på avdelingen vil utformingen bli helt annerledes. Arealet på hver plass øker fra kun å være plass til en kuvøse til å være plass til to voksensenger og et eget bad. I tillegg til at det bør deles i to soner, en for behandling av babyen og en for litt privatliv for de pårørende. For disse avdelingene er utfordringen å få nok lys inn til de ansatte som overvåker fra midten. Det er stressende og følelsesmessig sterkt å være pårørende til premature babyer. Behovet for å være hos babyen hele tiden og behovet for å være alene uten babyen skal legges til rette for samtidig som det medisinske og de som jobber der, skal tas hensyn til.
Ny teknologi og kunnskap gir nye muligheter og behandlingsformer. Areal og utforming av funksjonene må nøye studeres slik at kunnskapen om nye behandlingsformer er å gjenfinne i behandlingsarealene.